也许有些接受放疗的患者及其家属在听医生介绍放疗过程的时候,脑袋都会晕晕的。可能觉得很复杂,满脑子都是看到医生的嘴巴在动,最后可能啥也没听到。
其实放疗不难懂,将它们分解,你立马就明白这是怎么一回事了。
主要软硬件设备:医用直线加速器、放疗计划工作站TPS
放疗支持设备:图像引导设备、呼吸追踪设备、多叶光栅
需带齐所有病史和影像资料,最好按照时间进行排序及标注,如果患者此前接受过放疗,还需要带齐之前的详细放疗记录。
1、了解患者的病史、体检、影像学资料、一般状况、合并症
2、评估患者是否有接受放疗的适应症
3、三维适形放疗、调强放疗或立体定向放疗
4、确定患者对放疗的耐受性及放疗目的
1、安排检查,进一步明确肿瘤情况(通过血液检查、影像检查,明确癌症是否转移,原发病灶位置和大小等)
2、患者需要和放疗医生再次沟通病情、治疗方案,以及可达到的治疗结果(肿瘤局部控制率,生存时间等)和可能的副作用。
由于每个人接受的总辐射量是有限制的,所以要“精准狠”,即以合适的、仅可能高的放疗剂量尽可能精准照射肿瘤部位,同时尽可能减少肿瘤周围正常组织的损伤。
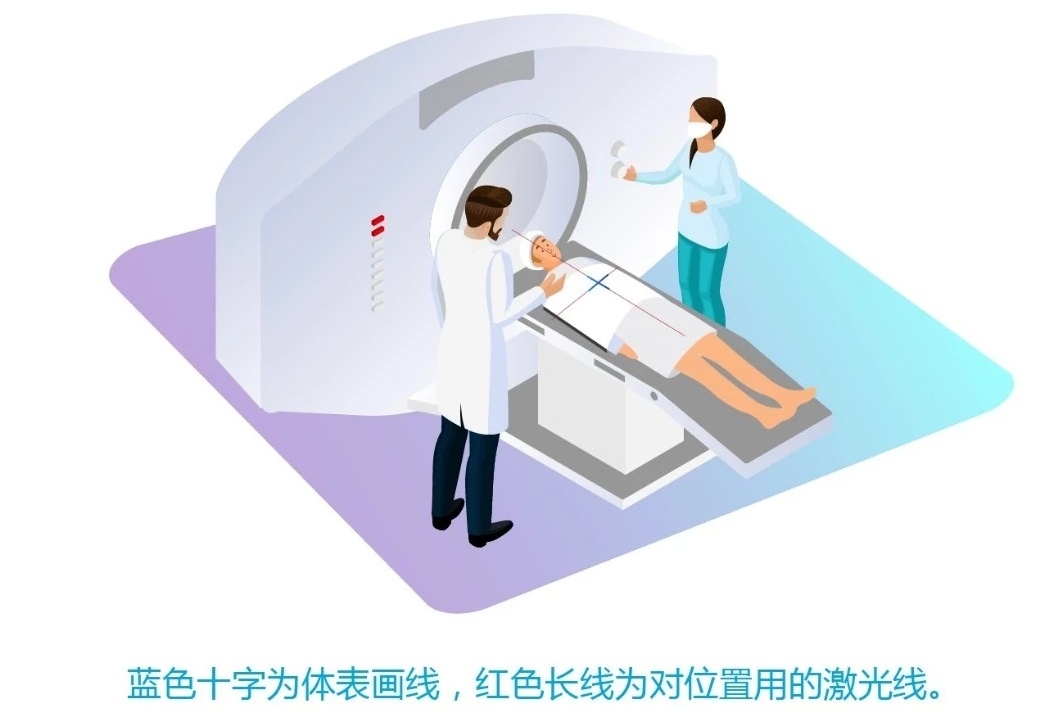
为了达到这个目标,医生必须每次放疗都需要根据具体情况来进行机器的位置固定,需要用到一些辅助材料来进行固定,如人体定位垫(发泡胶),以免患者在放疗过程移动体位影响照射野剂量。
在放射线照射肿瘤病灶之前,医生会在模拟放疗情况下,进行X线、CT等影像学的检查,通过三维影响来清晰的展示肿瘤的确切位置和大小,确定靶区。
医生会在患者体表画线作为固定的重要标志,如果褪色,请医生重画,切勿自己画。
*表:放疗前定位CT检查与门诊的影像检查有所不同
不同CT对比 | 门诊需要的CT | 放疗前定位CT |
CT检查的目的 | 对肿瘤定性:确定肿瘤的位置、形状、大小 | 对肿瘤定量:精确确定肿瘤位置 |
用途 | 辅助医生诊断用:外科医生、放疗医生和内科医生 | 仅限放疗科使用 |
检查的诊所 | 放射诊断科或核医学科 | 放疗科 |
扫描的要求 | 患者躺在检查床上,保持不动即可 | 技术员采用发泡胶等材料来固定患者的体位 |
扫描的范围 | 按照头部、胸腹部等解剖部位扫描 | 按照肿瘤所在的部位,外扩一定的范围扫描 |
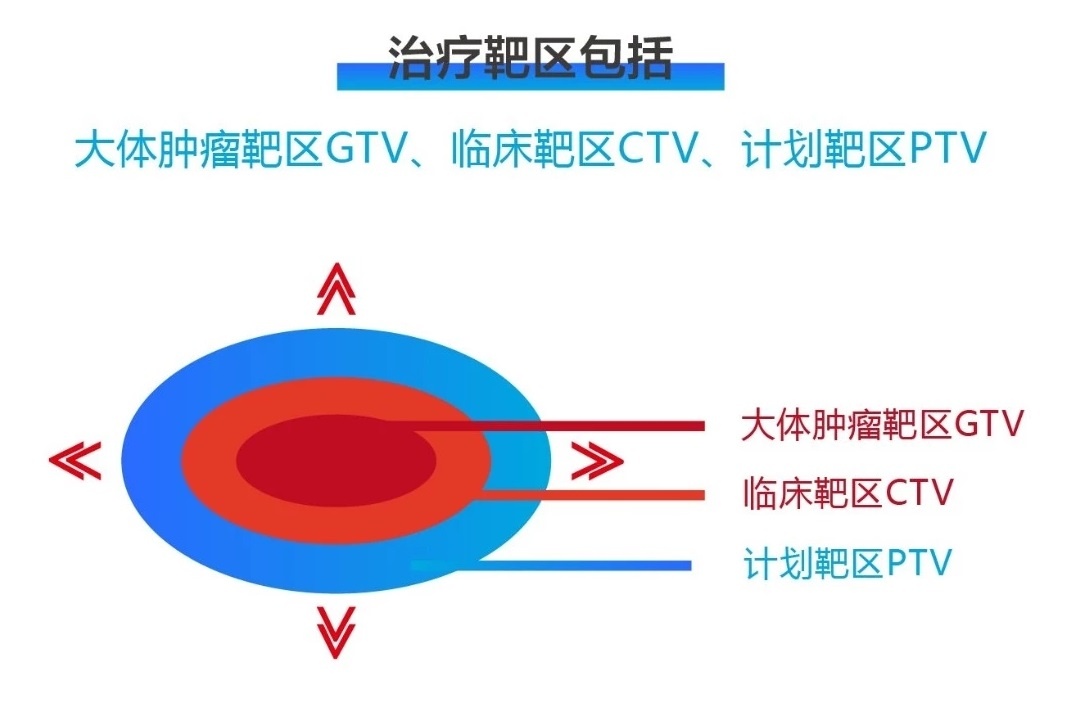
放疗医生使用放疗专用TPS软件结合定位影像检查,在模拟定位过程扫描CT上逐层(30-50层)勾画患者轮廓。在勾画时,医生会根据具体情况和阶段进行一次或多次勾画,经验丰富的放疗医生需要1-2个小时,复杂情况可能需要4个小时,甚至更长时间。
*靶区的确定和放疗剂量、照射次数都有关系,还需要考虑到危机器官。射线就像放疗医师的手术刀,放疗医生需要接受扎实的医学、肿瘤、放疗的专业教育和培训,以及长期的临床实践和经验,一个合格的放疗医生培训实践和外科差不多,需要10年以上。
物理师需要在专用的电脑工作站上像设计建筑图纸一样,计算尺模拟出放疗计划设计。

好的放疗计划能使肿瘤接受尽可能高的放疗剂量,从而加大肿瘤的杀伤力,同时尽量避免正常组织的损伤。
在治疗计划执行前,为了减少误差,保证照射的肿瘤没有脱靶(或部分脱靶),需要对照射位置和剂量进行验证,如果计划验证不能通过,就需要分析原因,甚至重新设计放疗计划。

患者在加速器机房接受放疗时,工作人员可以通过摄像头观察到患者的情况,并可与患者通话,确保患者安全。
如果患者移动或有任何不适,操作人员会立即暂停放疗,射线马上终止。一个放疗的疗程次数从几次到三四十次不等,治疗室内始终只有患者一个人。
在放疗结束后的康复期,医生会交代复查时间,进行随访观察疗效和副作用,一定要根据医生要求的频率来进行随访。

肿瘤是一个需要长期管理的疾病,为避免日后复发,最好在放疗结束后,向放疗医生索要完整的放疗记录,包括剂量和靶区等详细的放疗记录。